Вульвовагинальный кандидоз у женщин
Одной из самых распространенных инфекций во влагалище является вульвовагинальный кандидоз, который составляет порядка 40-50% всех случаев воспалительных процессов во влагалище.

Вульвовагинальный кандидоз
Из 10 женщин не менее 7 сталкивалась с этим заболеванием, и у 8-10% наблюдается возвращение симптомов вульвовагинального кандидоза (рецидивирующая форма). Поэтому правильно подобранное лечение данного заболевания является важной задачей.
Вульвовагинальный кандидоз (ВВК) – инфекционное заболевание, при котором происходит поражение влагалища и наружных половых органов (вульвы) дрожжеподобными грибами рода Candida.
Как проявляется и лечится вульвовагинальный кандидоз? Разбираемся вместе:
Симптомы вульвовагинального кандидоза
При данном заболевании женщину беспокоят зуд, раздражение, жжение, дискомфорт в интимной зоне, появление творожистых выделений. Также могут быть болезненные ощущения при мочеиспускании и во время полового акта. Наличие симптомов вульвовагинального кандидоза может вызвать у женщины существенное снижение качества жизни1.

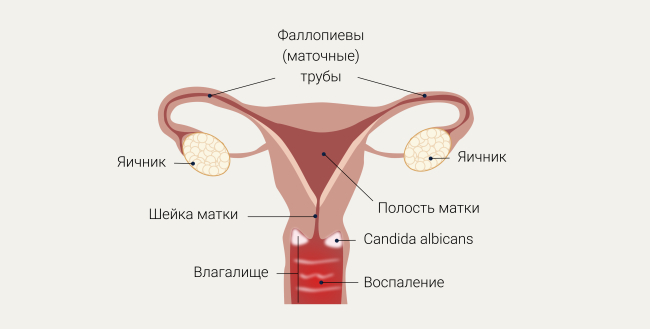
Причины возникновения вульвовагинального кандидоза
В норме грибы рода Candida в небольшом количестве присутствуют в микрофлоре влагалища у здоровой женщины. Однако при появлении определенных негативных факторов, например при снижении численности полезных лактобактерий, изменении кислотности среды влагалища, появлении иммунных нарушений, грибы начинают бесконтрольно размножаться. Появляется заболевание и его симптомы. Поэтому грибы Candida называют условными патогенами, когда при определенных условиях они становятся болезнетворными.
Виды грибов Candida, вызывающие разные формы ВВК
Грибы рода Candida подразделяют на виды Candida albicans и Candida non-albicans. Около 70-85% случаев вульвовагинального кандидоза вызывают грибы Candida albicans. Однако в последние годы наблюдается активный рост числа заболеваний, спровоцированных именно Candida non-albicans2,3, к которым относятся такие подвиды грибов, как: C.glabrata, C. parapsilosis, C. krusei, C. lipolytica, C. tropicalis.
Данные подвиды грибов, как правило, встречаются при осложненных и часто повторяющихся формах вульвовагинального кандидоза. Самым частым возбудителем таких рецидивирующих форм заболевания является подвид C.glabrata4, который обладает свойством «скрываться» от защитных реакций иммунной системы организма.
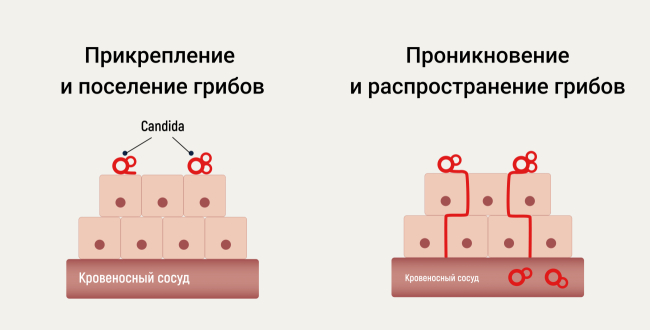
Механизм распространения грибов Candida
При наличии благоприятных условий грибы рода Candida начинают активно размножаться, прикрепляться к слизистой оболочке влагалища, образовывать целые колонии. Затем грибы начинают проникать внутрь слизистой оболочки и постепенно распространяться все дальше и дальше, добираясь до кровеносных сосудов.
При этом патогены выделяют специфические ферменты. Скорость распространения микроорганизмов и тяжесть заболевания зависит и от защитных сил организма. Применение ряда лекарств, например антибактериальных и противоопухолевых препаратов (цитостатиков) могут усиливать прикрепление дрожжеподобных грибов рода Candida, а значит провоцировать как само заболевание, так и осложнять его прогноз.

Факторы риска появления вульвовагинального кандидоза
Условно все факторы риска, провоцирующие появление вульвовагинального кандидоза, можно разделить на внутренние и внешние.
К внутренним факторам относятся:
- Гормональные изменения: беременность, менопауза
- Хронические заболевания: сахарный диабет, нарушение функции щитовидной железы
- Воспалительные заболевания женской репродуктивной системы
- Наличие инфекций, передаваемых половым путем
- Повышение уровня гормонов (эстрогенов)5
Внешними факторами риска являются:
- Применение антибактериальных и противовоспалительных препаратов (цитостатиков), иммунодепрессантов
- Лучевая терапия
- Ношение облегающей одежды и синтетического нижнего белья
- Частые спринцевания
- Прием гормональных контрацептивов
- Использование ежедневных прокладок
Виды вульвовагинального кандидоза
В соответствии с клиническими рекомендациями принято выделять следующие формы вульвовагинального кандидоза6:
Неосложненный вульвовагинальный кандидоз
Как правило, наблюдается у женщин, не имеющих предрасполагающие факторы риска.
Особенности:
- Появляется нечасто
- Протекает легко или со средней степенью тяжести
- Чаще вызывается подвидом Candida albicans
- Возникает у женщин с нормальным иммунитетом
Осложненный вульвовагинальный кандидоз
Осложненный вульвовагинальный кандидоз является рецидивирующим, появляется 4 и более раз в год. Протекает заболевание с выраженными симптомами воспаления наружных половых органов (вульвы) и влагалища – отеком, покраснением, возможно появление трещин и изъязвлений. Возникает у женщин, имеющих предрасполагающие факторы риска.
Особенности:
- Рецидивирующий
- Может иметь тяжелое течение
- Чаще вызывается видами Candida non-albicans
- Возникает у женщин с сахарным диабетом, ослабленным иммунитетом
Диагностика вульвовагинального кандидоза
Алгоритм диагностики включает в себя следующие этапы:
- Оценка жалоб пациентки и выявление клинических симптомов
- Исследование выделений из влагалища, цервикального канала (канал, соединяющий матку и ее придатки)
Оценка жалоб пациентки и выявление клинических симптомов
- Дискомфорт в интимной зоне: зуд, жжение, боли при мочеиспускании и половых контактах
- Воспаление наружных половых органов и слизистой оболочки влагалища: отек, покраснение, при длительном течении заболевания наблюдается атрофия верхнего слоя клеток влагалища
- Выделения: творожистые или жидкие с белым или серовато-желтоватым оттенком
Исследование выделений из влагалища, цервикального канала
- Определение уровня кислотности влагалища. Нормальный вагинальный pH составляет 4-4,5. Уровень кислотности среды выше этих значений может свидетельствовать о наличии бактериальных и смешанных инфекций.
- Микроскопические исследования помогают обнаружить следы грибов – мицелий и споры.
- Бактериологическое исследование – посев микроорганизмов из выделений на питательные субстраты. Таким способом можно идентифицировать возбудителя и определить его чувствительность к противогрибковым препаратам.
- Метод полимеразной цепной реакции (ПЦР) – позволяет обнаружить ДНК вредоносных микроорганизмов.
Лечение вульвовагинального кандидоза
Для лечения вульвовагинального кандидоза применяют лекарственные средства, обладающие противогрибковой активностью. Условно все антимикотические препараты можно разделить на следующие группы:
- Азолы (сертаконазол, флуконазол, клотримазол)
- Полиены (нистатин, натамицин)
- Комбинированные препараты
- Прочие (повидон-йод, деквалиния хлорид)
Противогрибковые препараты отличаются основным действующим веществом, эффективностью в отношении различных подвидов грибов Candida, механизмами действия, которые включают фунгистатический эффект (подавление роста и размножения грибов) и фунгицидный (провоцирование гибели грибковых клеток).
Антимикотические средства бывают:
Принимаются через рот.
Системные препараты влияют на весь организм, поэтому нередко прием таких средств сопровождается побочными эффектами.
Наносятся/вводятся непосредственно в очаг инфекции.
Местные средства, как правило, оказывают свое действие только в очаге инфекции, где вводят/наносят препарат.
К таким средствам относят мази, кремы, растворы для орошений, вагинальные таблетки и свечи.
Согласно результатам исследований, азолы демонстрируют более высокие показатели (85-90%) клинического излечения от грибка, чем аналогичные препараты — полиены8,9.
Однако ввиду распространения кандидозных инфекций, вызванных подвидами Candida non-albicans, стала наблюдаться недостаточная восприимчивость грибов к препаратам группы азолов. Лечение не всегда оказывается эффективным10. Поэтому применяются препараты, обладающие активностью не только в отношении Candida albicans, но и в отношении различных подвидов грибов Candida non-albicans. Одним из таких препаратов является сертаконазол.
Препараты на основе сертаконазола (Залаин®) для лечения вульвовагинального кандидоза
Благодаря особой химической структуре (сертаконазол – это производное бензотиофена и имидазола) препарат обладает тройным действием: способствует блокировке роста и размножения грибов, их гибели, а также предотвращению перехода грибов из инертной в болезнетворную форму11.
Сертаконазол оказывает широкий спектр действия и активен в отношении как Candida albicans, так и Candida non-albicans.
В исследовании, в котором изучалось действие сертаконазола в отношении 94 видов грибов рода Candida, было выявлено, что сертаконазол обладает наиболее выраженным антимикотическим действием по сравнению с другими антимикотиками (флуконазол, кетоконазол, итраконазол, клотримазол), особенно подчеркивается активность сертаконазола в отношении Candida glabrata12.
Другое зарубежное исследование продемонстрировало терапевтическую эффективность препарата в лечении вульвовагинального кандидоза14.
Широкий спектр действия сертаконазола и тройное действие против грибов Candida помогают минимизировать риск развития рецидивов грибковой инфекции.
Смотрите про противогрибковый препарат сертаконазол в коротком видео:
Препараты на основе сертаконазола обладают антибактериальным и противовоспалительным действиями. Согласно результатам исследования, противовоспалительное действие сертаконазола проявляется благодаря замедлению процесса высвобождения цитокинов (белков, вызывающих воспаления), которые передают гиперактивный иммунный ответ организму13.
Сертаконазол активен также в отношении некоторых бактерий (например, стафилококков и стрептококков). Это позволяет предотвращать появление бактериальных инфекций, которые могут сочетаться с грибковыми микроорганизмами.
Американскими исследователями было продемонстрировано противозудное действие сертаконазола. Механизм действия препарата связан с повышением уровня гормоноподобного вещества (простагландина D2), который препятствует высвобождению медиатора аллергических реакций (гистамина)15.
Опыт применения российскими врачами сертаконазола при местном лечении неосложненных форм вульвовагинального кандидоза показал высокую степень эффективности препарата при использовании его в виде влагалищных свечей16. При распространении грибковой инфекции на кожу наружных половых органов эффективно использование 2% крема на основе сертаконазола16.
Для лечения кандидозного вульвовагинита достаточно однократное введение во влагалище 1 свечи Залаин®19. Использование 1 вагинальной свечи объясняется тем, что сертаконазол обладает высокой липофильностью — хорошо растворяется в липидных (жировых) структурах клеток. Благодаря этому свойству средство сохраняется в слизистой оболочке влагалища в течение продолжительного времени (7 дней) в лечебной концентрации и оказывает тройной механизм действия на грибы рода Candida: останавливает рост и размножение грибов, способствует их гибели и препятствует переходу грибов в болезнетворную форму11.
Если клинические симптомы сохраняются, возможно повторное введение еще 1 свечи через 7 дней19.
Всего 1 свеча на курс
Местное действие препарата
Не происходит всасывание сертаконазола в кровоток16
Возможно использование во время беременности и лактации*
Крем Залаин® рекомендуется использовать при поражении наружных половых органов грибами рода Candida для уменьшения проявлений зуда, жжения и других дискомфортных ощущений в области больших и малых половых губ.
Продолжительность лечения зависит от вида возбудителя и формы заболевания.
противогрибковое, противовоспалительное и противозудное действия
Наносят средство тонким слоем 2 раза в день
Профилактика вульвовагинального кандидоза
Соблюдение основных рекомендаций поможет снизить вероятность появления вульвовагинального кандидоза:
В настоящее время увеличивается количество случаев хронических форм вульвовагинального кандидоза, а также развитие нечувствительности грибов к антимикотическим препаратам. Ввиду этого особое внимание уделяется вопросам профилактики возникновения вульвовагинального кандидоза и других грибковых инфекций17.
Не запускать и своевременно лечить хронические и воспалительные заболевания
Cоблюдать ежедневные правила интимной гигиены
Избегать использование синтетического белья
Не использовать ежедневные прокладки
Отказаться от вредных привычек
Проходить профилактический осмотр у гинеколога 1 раз в год
Очень важно поддерживать нормальный уровень кислотности влагалища (pH 4-4,5), поскольку сдвиг данного показателя может создать благоприятную среду для развития болезнетворных микроорганизмов и грибов рода Candida. Частые спринцевания, подмывания кусковым мылом могут спровоцировать нарушения интимной микрофлоры. Поэтому для наружной интимной гигиены рекомендуется использовать специально разработанные для этого средства.
Одним из таких средств является Залагель® Интим. Данное косметическое средство имеет в своем составе масло чайного дерева, которое оказывает противовоспалительный и антибактериальный эффект, успокаивает зуд и жжение. А благодаря бетаину, входящему в состав средства, гель препятствует появлению сухости в интимной зоне, помогает поддерживать физиологический баланс кожи и внешних слизистых оболочек.
Ответы на вопросы
Нужно ли воздерживаться от половых контактов во время лечения вульвовагинального кандидоза?
Ответ: Существуют формы противогрибковых препаратов, на время лечения которыми следует отказаться от половых контактов. Однако конкретные рекомендации дает лечащий врач, исходя из выбранного лечения.
Можно ли применять свечи Залаин® во время менструации?
Ответ: Влагалищные свечи Залаин® можно применять во время менструации.
В чем отличие между вагинальным и вульвовагинальным кандидозом?
Ответ: Вагинальный кандидоз – это поражение грибами Candida влагалища. При вульвовагинальном кандидозе помимо влагалища поражаются еще наружные половые органы – вульва.

Источники
- 1. Sherrard J., Wilson J., Donders G., Mendling W., Jensen J.S. 2018 European (IUSTI/WHO) International Union against sexually transmitted infections (IUSTI) World Health Organisation (WHO) guideline on the management of vaginal discharge. Int J STD AIDS. 2018;29(13):1258-1272. doi: 10.1177/0956462418785451. 3. Workowski K.A., Bolan G.A. Sexual
- Cooke G., Watson C., Smith J., Pirotta M., van Driel M.L. Treatment for recurrent vulvovaginal candidiasis (thrush). Cochrane Database of Systematic Reviews. 2011;(5):CD009151. doi: 10.1002/14651858.CD009151.
- Klimko N., Kozlova Y., Khostelidi S., Shadrivova O., Borzova Y., Burygina E., Vasilieva N., Denning D.W. The burden of serious fungal diseases in Russia. Mycoses. 2015;58(Suppl):58–62. doi: 10.1111/myc.12388
- Goncalves B., Ferreira C., Alves C.T., Henriques M., Azeredo J., Silva S. Vulvovaginal candidiasis: epidemiology, microbiology and risk factors. Crit Rev Microbiol. 2016;42(6):905-927. doi: 10.3109/1040841X.2015.1091805.
- Muzny C.A., Schwebke J.R. Biofilms: An Underappreciated mechanism of treatment failure and recurrence in vaginal infections. Clin Infect Dis. 2015;61(4):601-606. doi: 10.1093/cid/civ353.
- Клинические рекомендации по диагностике и лечению заболеваний, сопровождающихся патологическими выделениями из половых путей женщин, 2019
- Workowski K.A., Bolan G.A. Sexually Transmitted Diseases Treatment Guidelines. MMWR Recomm Rep. 2015;64(RR-03):1-137. Available at: https://www.ncbi.nlm.nih.gov/ pubmed/26042815.
- Jung H.S., Ehlers M.M., Lombaard H., Redelinghuys M.J., Kock M.M. Etiology of bacterial vaginosis and polymicrobial biofilm formation. Crit Rev Microbiol. 2017;43(6):651-667. doi: 10.1080/1040841X.2017.1291579.
- Muzny C.A., Schwebke J.R. Biofilms: An Underappreciated mechanism of treatment failure and recurrence in vaginal infections. Clin Infect Dis. 2015;61(4):601-606. doi: 10.1093/cid/civ353.
- Карапетян Т.Э., Анкирская А.С., Муравьева В.В. Эффективная терапия при кандидозном вагините. Медицинский совет. 2014;(7):58-61. doi: 10.21518/2079-701X-2014-7-58-61
- Carrillo-Muñoz AJ, Tur-Tur C, Giusiano G, Marcos-Arias C, Eraso E, Jauregizar N, Quindós G. Sertaconazole: an antifungal agent for the topical treatment of superficial candidiasis. Expert Rev Anti Infect Ther. 2013 Apr;11(4):347-58. doi: 10.1586/eri.13.17. PMID: 23566144.
- Palacin C., Tarragô C., Agut J., Guglietta A. In vitro activity of sertaconazole, fluconazole, ketoconazole, fenticonazole, clotrimazole and itraconazole against pathogenic vaginal yeast isolates. Methods Find Exp Clin Pharmacol. 2001;23(2):61-64. Available at: https://www.ncbi.nlm.nih.gov/pub-med/11484411.
- Sur R., Babad J.M., Garay M., Liebel F.T., Southall M.D. Anti-Inflammatory Activity of Sertaconazole Nitrate Is Mediated via Activation of a p38-COX-2-PGE2 Pathway. J Invest Dermatol. 2008;128(2):336-344. doi: 10.1038/sj.jid.5700972.
- Wang P.H., Chao H.T., Chen C.L., Yuan C.C. Single-dose sertaconazole vaginal tablet treatment of vulvovaginal candidiasis. J Chin Med Assoc. 2006;69(6):259-256. doi: 10.1016/S1726-4901(09)70253-9.
- Kaur S., Sur R., Liebel F.T., Southall M.D. Induction of Prostaglandin D2 through the p38 MAPK Pathway Is Responsible for the Antipruritic Activity of Sertaconazole Nitrate. J Invest Dermatol. 2010;130(10):2448-2456. doi: 10.1038/jid.2010.152.
- Хамаганова И.В. Местная терапия вульвовагинального кандидоза. Акушерство и гинекология. 2012;(4-2):122-124. Режим доступа: https://aig-journal.ru/articles/Mestnaya-terapiya-vulvovaginalnogo-kandidoza.html.
- Огнещенко Н. А. Вульвовагинальный кандидоз: что нового? Published online 2012:70-72
- Инструкция-вкладыш Залагель-Интим®
- Согласно инструкции по медицинскому применению препарата Залаин® Свечи. Рег. Номер: ПN015678/01, ЛС-000021
- Согласно инструкции по медицинскому применению препарата Залаин крем рег. №: П N015678
НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ







 Найти ближайшую аптеку
Найти ближайшую аптеку



