Candida (кандида)
Candida — это дрожжеподобные грибы, в норме присутствующие в организме любого человека.

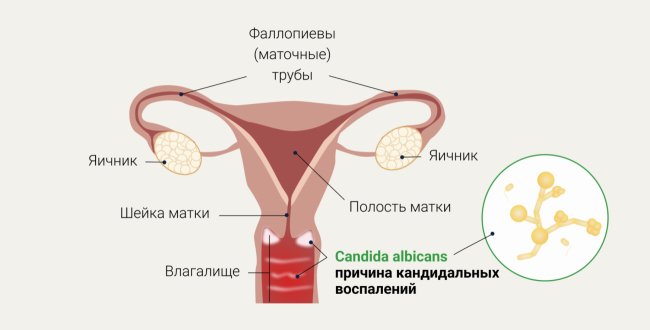
Что представляет из себя Candida
Грибы рода Candida относятся к условно-патогенным микроорганизмам, т.е. при определенных условиях их количество стремительно увеличивается и приводит к развитию заболевания. Активное размножение грибов Candida провоцирует развитие кандидоза (молочницы), который является одним из наиболее известных грибковых заболеваний, встречающихся среди женщин и мужчин разного возраста. При этом грибы нередко образуют биопленки, которые представляют собой особую форму жизни многих микроорганизмов. В таком виде они формируют защитный «купол», что снижает эффективность как лекарственных средств, так и собственных антимикробных иммунных клеток.
Грибы рода Candida могут поражать любые участки тела, чаще всего локализуются в областях кожных складок, межпальцевых областях, на половых органах и слизистой оболочке полости рта1.
Как правило, дрожжеподобные грибы выбирают места, богатые гликогеном — полисахаридом, в котором происходит накопление глюкозы.
Так, например, у женщин дрожжеподобные грибы чаще всего активно размножаются в области наружных половых органов, поскольку слизистая оболочка влагалища имеет богатые запасы гликогена. По мировым данным, как минимум один эпизод вульвовагинального кандидоза (ВВК) происходит у 75% женщин. Фактически каждая вторая женщина сталкивалась с ним в разные периоды жизни2.
Как грибы рода Candida (кандида) вызывают кандидоз?
Так как грибы Candida живут в организме человека в норме в небольших количествах, их рост и размножение могут быть спровоцированы такими факторами, как:
- Прием лекарственных препаратов (антибиотики, гормональные препараты, цитостатики, оральные контрацептивы)
- Дисбаланс женских половых гормонов (беременность, менопауза)
- Использование внутриматочных спиралей
- Сахарный диабет 1 или 2 типа, ожирение, нарушение углеводного обмена, нарушение функции щитовидной железы
- Иммуносупрессией (тяжелые онкологические заболевания, ВИЧ-инфекция)
- Авитаминоз, который снижает иммунитет организма
- Тяжелые физические нагрузки и переохлаждение
- Стресс
- Нарушение питания, злоупотребление быстрыми углеводами
- Ношение стрингов, синтетического белья и утягивающей одежды
- Использование ежедневных прокладок
- Частые спринцевания4
Разновидность грибов Candida
Чаще всего встречается молочница (кандидоз), спровоцированная видом Candida albicans. Примерно 75–80% всех проявлений молочницы вызваны именно этим видом грибов Candida.

В то же самое время значительно увеличился рост заболеваемости, вызванной видом грибов Candida non-аlbicans. Это связано с развитием резистентности (снижением или отсутствием чувствительности грибов) к противогрибковой терапии5.
Представителями вида Candida non-ablicans являются: C. glabrata, C. tropicalis, C. paparsilosis, C. crusei, C. lusitaniae, Saccharomyces cerevisiae. При обнаружении этого вида гриба в результатах лабораторных исследований требуется проведение бактериального посева на специальные среды для определения индивидуальной чувствительности к противогрибковым препаратам и повышения эффективности лечения7.
Неосложненный и осложненный кандидоз
В основном у женщин впервые диагностируется молочница, вызванная грибами вида Candida ablicans. В большинстве случаев заболевание протекает без осложнений. Однако встречаются рецидивы молочницы, количество которых составляет менее 4 раз в год, возникают у женщин с нормальным иммунитетом, без тяжелых хронических заболеваний.
Рост численности Candida non-ablicans обычно вызывает осложненный кандидоз, к которому относят рецидивирующую молочницу, когда количество обострений заболевания больше 4 эпизодов за 1 год. Данная форма молочницы достаточно тяжело диагностируется среди пациентов с нарушениями иммунитета6. Часто на поражённых участках образуются пузырьки (везикулы) с жидким содержимым, которые в дальнейшем лопаются и образуют эрозии.
Где живут и как проявляются грибы Candida?
Признаки заболевания и жалобы пациентов при кандидозе зависят от места локализации грибов рода Candida. Кроме того, необходимо сделать лабораторные исследования, результаты которых подтверждают наличие дрожжеподобных грибов.
Кандидоз кожи и ногтей
Кандидоз в пищеварительной системе
Кандидоз в дыхательной системе
Кандидоз в мочеполовой системе
На практике врачи чаще всего сталкиваются с такими местами локализации грибов Candida как: рот, ногти и кожа, уретра и мочевой пузырь, пищевод и желудок, вульва и влагалище.
Кандидоз ротовой полости
Поражение грибами Candida ротовой полости проявляется резкой болезненностью при жевании, присутствует белесоватый налет, обильные творожистые скопления на воспалённой слизистой полости рта. Иногда появляется сухость слизистой рта, что способствует появлению язвочек.
Кандидоз ногтей и кожи
Распространение грибов Candida на коже сопровождается краснотой и отеком в зоне кутикулы, валика ногтя, изменением его цвета. Ногтевая пластина может слоиться и крошиться. Могут появиться дефекты или язвочки, сухость кожи, сопровождающиеся зудом.
Кандидоз мужских половых органов
Активное размножение грибов Candida на мужских половых органах сопровождается болью, высыпаниями в области головки полового члена с белесоватым налетом и бляшками, появляются жжение и зуд.
Кандидоз в мочевыводящем канале и мочевом пузыре
Размножение грибов Candida в мочевыделительной системе проявляется выраженной болезненностью и жжением, появлением белых хлопьев при мочеиспускании. Могут возникнуть покраснение и отчётность в области мочеиспускательного канала, зуд, высыпания на коже и слизистой в области наружных половых органов.
Кандидоз пищевода, желудка, кишечника
Кандидоз в данной локализации проявляется дисбактериозом. Возможно появление дискомфорта и тяжести особенно после еды, частой отрыжки, расстройства стула, тошноты, резкого снижения веса3.
Кандидоз наружных половых органов (вульвы) и влагалища
Наружные половые органы и влагалище являются наиболее распространёнными местами развития кандидоза. Для поражения этой области характерны:
Зуд и жжение
Отечность
Покраснение
Обильные творожистые беловато-серые или просто «водянистые» выделения из половых органов
Жжение и боль во время мочеиспускания и полового контакта
Характерный запах, усиливающийся после полового акта
Зуд, как правило интенсивный, сопровождается расчесами, нередко приводит к бессоннице, неврозам. Характерно усиление зуда после водных процедур, перед менструацией.
Диагностика заболеваний, вызванных Candida
При постановке диагноза врач опирается на:
Белесоватый налёт на слизистых, творожистые выделения, ощущения жжения и дискомфорта, сопровождающиеся зудом. Иногда вульвовагинальный кандидоз (молочницу) можно обнаружить при обследовании перед гинекологическими процедурами или хирургическими вмешательствами.
Во время которого выявляются отек, покраснение, характерные выделения, наличие трещин и эрозии.
Этот метод исследования способствует обнаружению спор и мицелия грибов Candida. Мазок берется из пораженных участков.
Посев выделений на питательные среды (культуральный метод). Данное исследование следует проводить при постоянно повторяющемся кандидозе (больше 4 раз в год) для определения вида возбудителя (Candida albiсans или Candida non-albiсans) и персональной чувствительности организма к противогрибковым препаратам для повышения эффективности лечения.
Лечение заболеваний, вызванных Candida
Антимикотическая (противогрибковая) терапия направлена на облегчение жалоб и избавление от возбудителя. Современные антимикотические средства должны удовлетворять следующим требованиям: эффективность, хорошая переносимость, безопасность.
В качестве противогрибкового лечения могут назначаться лекарственные препараты в форме таблеток и капсул для приема внутрь, а также местные антимикотики и антисептические препараты. Локальные противогрибковые лекарства можно найти в любой аптеке в специальных формах: вагинальные свечи и таблетки, кремы, растворы для спринцеваний. Препараты очень удобны в использовании и не доставляют дискомфорта.
Симптомы кандидоза исчезают чаще всего в течение нескольких дней, но для полной ликвидации активности грибов Candida нужно около 5-7 дней. Также при сохранении выраженных проявлений заболевания врачом назначаются более продолжительные схемы лечения.
Где возникает кандидоз, и какие препараты использовать для лечения этого заболевания, смотрите в коротком видео:
Виды препаратов для лечения заболеваний, вызванных грибками Candida
На данный момент зарегистрированы следующие средства для назначения в качестве противогрибковой терапии:
- Имидазолового ряда (сертаконазол, миконазол, тернидазол, омоконазол, лотримазол, кетоконазол, бутоконазол, фентиконазол, эконазол и др.)
- Препараты полиенового ряда (натамицин, нистатин)
- Триазолового ряда
- Прочие (препараты на основе йода и тд.)
Даже в условиях разнообразия противогрибковых медикаментов врачи часто сталкиваются с лекарственной устойчивостью грибов Candida к назначаемой терапии и развитием рецидивирующего кандидоза. В связи с этим можно сделать вывод о широкой индивидуальной устойчивости к различным препаратам8.
В ряде исследований была продемонстрирована высокая чувствительность грибов к сертаконазолу (противогрибковому препарату), по сравнению с другими азоловыми противогрибковыми препаратами15. Одним из объяснений этому служит то, что сертаконазол – более современный препарат из группы азолов, с чем может быть связано меньшее количество случаев устойчивости или привыкания грибов к данной терапии.
Препараты на основе сертаконазола (Залаин®) для лечения кандидозов
Сертаконазол (Залаин®) — уникальная молекула, производное бензотиофена и имидазола. Противогрибковый эффект препарата достигается благодаря воздействию на клеточную стенку гриба10. За счет этого снижаются рост и численность грибов Candida, происходит их гибель. Имидазол препятствует синтезу одного из компонентов мембраны грибковой клетки (фунгистатическое действие), а бензотиофен провоцирует разрыв плазматической мембраны грибковой клетки, что приводит к ее гибели (фунгицидное действие). Кроме того, препарат способствует блокировке перехода грибковой клетки в болезнетворную форму. Таким образом, сертаконазол обладает тройным противогрибковым действием14.
Препараты, содержащие сертаконазол (Залаин®) активны против большого количества дрожжеподобных грибов (С. tropicalis, С. krusei, С. neoformans, С. pseudotropicalis, С. parapsilosis), среди которых имеются разновидности, связанные с более тяжелым течением заболевания. Широкий спектр воздействия препаратов Залаин® позволяет снизить вероятность развития повторного инфицирования.
По последним данным отмечается, что активность сертаконазола обладает более выраженным противогрибковым эффектом в сравнении с некоторыми другими препаратами11. Опыт назначения Залаин® в местной терапии неосложненных форм вульвовагинального кандидоза отражает эффективность препарата в качестве монотерапии на 3-е сутки применения. А спустя 7 дней терапии 95% женщин отмечают полной исчезновение симптомов12.
Для лечения вагинального кандидоза используют всего 1 свечу Залаин®, которую однократно вводят во влагалище. Использование 1 вагинальной свечи объясняется тем, что сертаконазол обладает высокой липофильностью — хорошо растворяется в липидных (жировых) структурах клеток. Благодаря этому препарат сохраняется в слизистой оболочке влагалища в течение продолжительного времени (7 дней) в лечебной концентрации, оказывая тройной механизм действия на грибы рода Candida14. Для женщин такое назначение препарата является очень удобным.
Установлен высокий процент эффективности назначения препаратов Залаин® как и в виде вагинальных суппозиториев, так и 2% крема сертаконазола нитрата при наличии микозов кожи10,13.
Преимуществами противогрибковых препаратов Залаин® являются:
Возможно использование во время беременности и лактации*
Широкой спектр действия
Тройное противогрибковый эффект
Хорошее проникновение лекарственного средства в кожу и слизистые благодаря свойству липофильности
Всего 1 свеча на курс
В случае рецидивирующего кандидоза рекомендована двухэтапная терапия: сначала лечение направлено на устранение симптомов и подавление избыточного роста грибов, а следующий этап направлен на профилактику повторных обострений. По разным данным оптимальная продолжительность такого лечения – 6 месяцев6. Однако профилактическая терапия не гарантирует отсутствие повторного возникновения заболевания в будущем6.
Профилактика вульвовагинального кандидоза (молочницы)
Для предотвращения появления заболевания рекомендуется проводить профилактические мероприятия, а именно:
Ограничить употребление алкогольных напитков
Отказаться от тесного синтетического белья
Использовать барьерный методконтрацепции при половых актах
Не использовать ежедневные прокладки
Отказаться от половых контактов во время обострения кандидоза
Своевременно обращаться к врачу при первых симптомах заболевания
Соблюдать правила личной гигиены
Питаться здоровой и разнообразной пищей
Соблюдать регулярные гигиенические процедуры с использованием специальных средств для интимной гигиены. Например, Залагель® Интим имеет в своем составе масло чайного дерева, которое обладает антибактериальным, противозудным, противогрибковым и противовоспалительным действием.
Часто задаваемые вопросы
Как можно избежать появление вагинального кандидоза?
Ответ: Чаще всего молочница связана с приемом антибиотиков, изменением гормонального фона, стрессами. Попробуйте исключить эти факторы.
У меня обнаружили вагинальный кандидоз и назначили лечение. Нужно ли проходить терапию и мужу?
Ответ: Нет, не нужно. Молочница не относится к инфекциям, передаваемым половым путем.
Можно ли лечить вагинальный кандидоз во время беременности?
Ответ: Можно и нужно! Кандидоз может стать провоцирующим фактором нежелательных осложнений во время беременности. Однако противогрибковые препараты должен назначать только лечащий врач.

Источники
- Байрамова Г.Р., Амирханян А.С., Чернова В.Ф. Вульвовагинальный кандидоз: патогенез, диагностика и тактика лечения //Доктор.Ру, 2018. — № 10 (154).
- Прилепская В.Н. Вульвовагинальный кандидоз. Клиника, диагностика, принципы терапии: руководство. — М., 2008.
- Goncёalves B., Ferreira C., Alves C.T., Henriques M., Azeredo J., Silva S. Vulvovaginal candidiasis: Epidemiology, microbiology and risk factors. Crit Rev Microbiol. 2016;42(6):905-927. doi: 10.3109/1040841X.2015.10918054
- Workowski K.A., Bolan G.A. Sexually Transmitted Diseases Treatment Guidelines. MMWR Recomm Rep. 2015;64(RR-03):1-137.
- Российское общество дерматовенерологов и косметологов. Федеральные клинические рекомендации по ведению больных урогенитальным кандидозом. — М., 2013.
- Байрамова Г. Р. Рецидивирующий вагинальный кандидоз. Клиника, диагностика, лечение // Дис. докт. мед. наук, 2013
- Инфекционные болезни. Национальное руководство. /Н.Д. Ющук, Ю.Я. Венгеров. — М.: ГЭОТАР-Медиа, 2018. — 1112 c.
- Sobel J.D. Recurrent vulvovaginal candidiasis. Am J Obstet Gynecol. 2016;214(1):15-21. doi: 10.1016/j.ajog.2015.06.067.
- Marchaim D., Lemanek L., Bheemreddy S., Kaye K.S., Sobel J.D. Fluconazole-resistant Candida albicans vulvovaginitis. Obstet Gynecol. 2012;120(6):1407-1414. doi: 10.1097/ AOG.0b013e31827307b2.
- Согласно официальной инструкции Залаин®
- Palacín C., Tarragó C., Agut J., Guglietta A. In vitro activity of sertaconazole, fluconazole, ketoconazole, fenticonazole, clotrimazole and itraconazole against pathogenic vaginal yeast isolates. Methods Find Exp Clin Pharmacol. 2001;23(2):61-64.
- Wang P.H., Chao H.T., Chen C.L., Yuan C.C. Single-dose sertaconazole vaginal tablet treatment of vulvovaginal candidiasis. J Chin Med Assoc. 2006;69(6):259-256. doi: 10.1016/S1726- 4901(09)70253-9.
- Хамаганова И.В. Местная терапия вульвовагинального кандидоза. Акушерство и гинекология. 2012;(4-2):122-124.
- Carrillo-Muñoz AJ, Tur-Tur C, Giusiano G, Marcos-Arias C, Eraso E, Jauregizar N, Quindós G. Sertaconazole: an antifungal agent for the topical treatment of superficial candidiasis. Expert Rev Anti Infect Ther. 2013 Apr;11(4):347-58. doi: 10.1586/eri.13.17. PMID: 23566144.
- Carrillo-Munoz AJ, Guglietta A, Palacin C, et al. In vitro antifungal activity of sertaconazole compared with nine other drugs against 250 clinical isolates of dermatophytes and Scopulariopsis brevicaulis. Chemotherapy 2004 Dec; 50 (6): 308-13
- Sur R., Babad J.M., Garay M., Liebel F.T., Southall M.D. Anti-Inflammatory Activity of Sertaconazole Nitrate Is Mediated via Activation of a p38-COX-2-PGE2 Pathway. J Invest Dermatol. 2008;128(2):336-344. doi: 10.1038/sj.jid.5700972.
- Kaur S., Sur R., Liebel F.T., Southall M.D. Induction of Prostaglandin D2 through the p38 MAPK Pathway Is Responsible for the Antipruritic Activity of Sertaconazole Nitrate. J Invest Dermatol. 2010;130(10):2448-2456. doi: 10.1038/jid.2010.152.
НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ









 Найти ближайшую аптеку
Найти ближайшую аптеку

